Неинвазивный пренатальный тест (НИПТ) - стандартная панель
Информация об исследовании
Если вы находитесь на 10-й неделе беременности и ищете точный и безопасный метод оценки здоровья будущего ребенка, неинвазивный пренатальный ДНК тест (НИПТ) становится оптимальным выбором. Этот современный скрининг хромосомных аномалий кардинально отличается от традиционных методов диагностики, поскольку для анализа требуется лишь образец венозной крови матери. Стандартная панель НИПТ (Неинвазивный пренатальный тест) представляет собой расширенное генетическое исследование, которое позволяет выявить риск распространенных хромосомных патологий на ранних сроках беременности. В основе метода лежит анализ свободной фетальной ДНК (cfDNA), которая циркулирует в крови беременной женщины и поступает из плаценты. Этот ДНК-скрининг при беременности обладает значительно более высокой точностью по сравнению с традиционным биохимическим скринингом первого триместра.
НИПТ выявляет типы геномной мутации, которые характеризуются измененным числом хромосом в клетках организма, некратным гаплоидному (одинарному) набору. В норме клетки человека (кроме половых) являются диплоидными - содержат двойной набор хромосом, в каждой паре по одной хромосоме от папы и мамы: 22 пары аутосом (неполовых хромосом) и одну пару половых хромосом (XX у женщин и XY у мужчин). Анеуплоидия возникает, когда в какой-либо паре присутствует либо лишняя хромосома (состояние, называемое трисомией, 2n+1), либо недостающая хромосома (состояние, называемое моносомией, 2n-1). Основная причина возникновения анеуплоидии - нерасхождение хромосом во время деления половых клеток у одного из родителей. В большинстве случаев анеуплоидия плода приводит к самопроизвольному прерыванию беременности (выкидышу), но некоторые формы совместимы с жизнью, хотя и вызывают тяжелые генетические синдромы.
Компоненты стандартной панели НИПТ:
Синдром Дауна (трисомия 21)
Характеризуется наличием дополнительной копии 21-й хромосомы. Это наиболее распространенная хромосомная патология, совместимая с жизнью, риск которой прогрессивно возрастает с возрастом женщины. Точность НИПТ в отношении синдрома Дауна является самой высокой среди всех скрининговых методов и превышает 99%, что делает этот тест «золотым стандартом» первого этапа диагностики.
Признаки и симптомы: синдром характеризуется комбинацией типичных фенотипических признаков, среди которых плоское лицо, брахицефалия (короткий череп), эпикантус (вертикальная складка кожи у внутреннего угла глаза), а также поперечная ладонная складка (обезьянья складка). Наиболее значимыми клиническими проявлениями являются врожденные пороки сердца (особенно дефекты межпредсердной и межжелудочковой перегородок), задержка психомоторного развития и умственная отсталость различной степени выраженности. Кроме того, наблюдается повышенный риск развития патологий желудочно-кишечного тракта, гипотиреоза и острого лейкоза. Прогноз при синдроме Дауна, благодаря современным подходам в кардиохирургии и коррекционно-педагогической работе, относительно благоприятен: большинство людей с этой трисомией достигают взрослого возраста, а средняя продолжительность их жизни может превышать 50–60 лет. Частота - около 1 на 700 новорожденных. 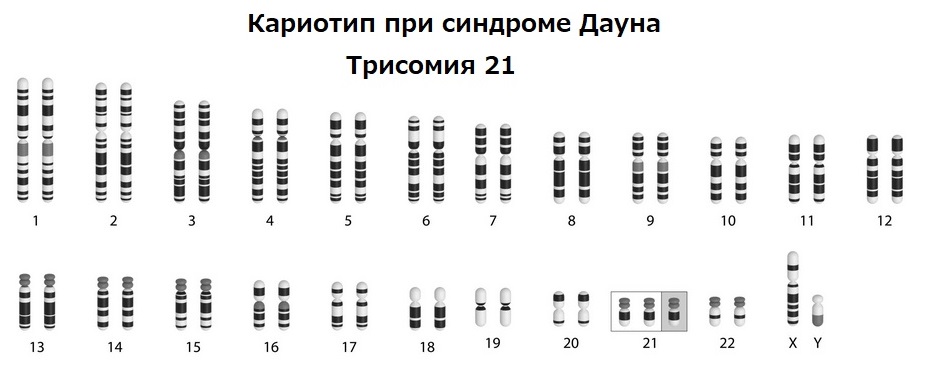
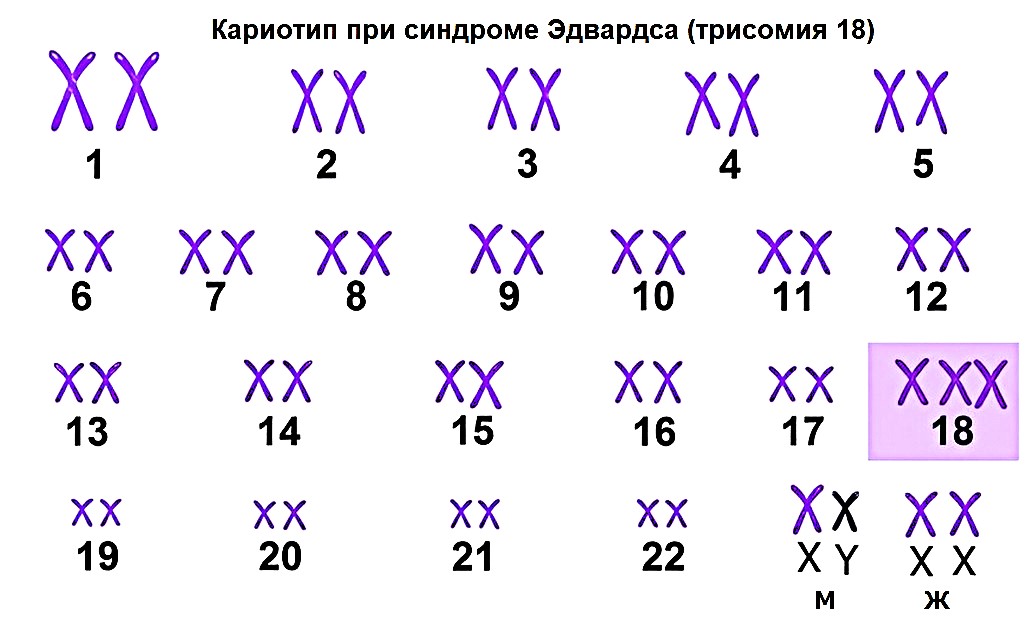
Синдром Эдвардса (трисомия 18)
Является второй по частоте аутосомной трисомией, встречающейся примерно в 1 случае на 5000–8000 живорожденных, хотя истинная частота выше из-за высокого процента самопроизвольных прерываний беременности. Данная патология, вызванная Трисомией 18, характеризуется гораздо более тяжелыми и множественными пороками развития. Типичные фенотипические признаки включают низкую массу тела при рождении, долихоцефалию (удлиненный череп), низко расположенные и деформированные ушные раковины, микрогнатию (маленькая нижняя челюсть), а также характерное положение кистей рук (сжатые кулаки, когда указательный палец накладывается на средний). Практически в 100% случаев присутствуют тяжелые пороки сердца (часто множественные), а также аномалии почек и других внутренних органов. Прогноз при синдроме Эдвардса крайне неблагоприятен: большинство пораженных плодов погибают внутриутробно, а среди живорожденных детей более 90% не доживают до одного года. Выжившие дети страдают глубокой умственной отсталостью и требуют паллиативного ухода.
Синдром Патау (трисомия 13)
Это наименее распространенная, но наиболее тяжелая трисомия среди этой группы, возникающая примерно в 1 случае на 10 000–16 000 живорожденных. Она обусловлена наличием лишней 13-й хромосомы. Клиническая картина характеризуется крайне тяжелыми структурными аномалиями, что часто приводит к внутриутробной гибели плода. К наиболее характерным признакам относится голопрозэнцефалия (тяжелое недоразвитие переднего мозга и структур лица), а также выраженные дефекты средней линии лица, такие как двусторонняя расщелина губы и/или неба («волчья пасть» и «заячья губа»). Часто встречается полидактилия (наличие лишних пальцев на руках или ногах), множественные врожденные пороки сердца и аномалии мочеполовой системы. Как и при синдроме Эдвардса, прогноз крайне неблагоприятен: более 95% детей с синдромом Патау умирают в течение первого года жизни, чаще всего из-за сердечной или дыхательной недостаточности, вызванной множественными пороками развития. Выжившие младенцы имеют глубочайшие нарушения психомоторного развития.
Синдром Шерешевского-Тёрнера (моносомия X)
Встречается исключительно у девочек. Характеризуется полным или частичным отсутствием второй Х-хромосомы. Классический кариотип при этом состоянии обозначается как 45,X0, что означает наличие 45 хромосом вместо стандартных 46, с единственной половой Х-хромосомой. Встречаемость синдрома среди живорожденных девочек составляет приблизительно 1 случай на 2500–5000, хотя общая частота патологии при зачатии значительно выше, поскольку более 99% беременностей с кариотипом 45,X0 спонтанно прерываются на ранних сроках. Помимо полной моносомии, синдром может проявляться в форме хромосомного мозаицизма (например, 45,X/46,XX), когда часть клеток имеет нормальный набор хромосом, что обычно обуславливает менее выраженные клинические проявления. Риск развития синдрома Шерешевского-Тернера не зависит от возраста матери.
Клиническая картина: при рождении могут наблюдаться лимфостаз (отечность) кистей и стоп, а также крыловидные складки кожи на шее (птеригиум) с низким ростом волос на затылке. В более старшем возрасте самым постоянным признаком является низкорослость, а средний рост взрослых женщин с синдромом, не получавших лечения гормоном роста, редко превышает 145–150 см. Другие частые внешние признаки включают широко расставленные соски, короткую шею, вальгусную деформацию локтевых суставов (отклонение предплечья наружу) и короткие четвертые пястные кости. Яичники девочек формируются аномально и представлены лишь соединительнотканными тяжами (дисгенезия гонад), не содержащими полноценных фолликулов. Это приводит к отсутствию полового созревания (первичной аменорее, недоразвитию молочных желез, скудному оволосению) и, как следствие, к бесплодию в подавляющем большинстве случаев. Интеллектуальное развитие у большинства женщин не нарушено и соответствует норме.
Современная терапия включает заместительную гормонотерапию гормоном роста для улучшения прогноза по росту, а также заместительную терапию эстрогенами для индукции полового созревания и профилактики остеопороза. При условии ранней диагностики и адекватного, непрерывного лечения, женщины с синдромом Шерешевского-Тернера могут вести полноценную и активную социальную жизнь, хотя вопрос бесплодия, как правило, решается только при помощи вспомогательных репродуктивных технологий (донорство ооцитов).

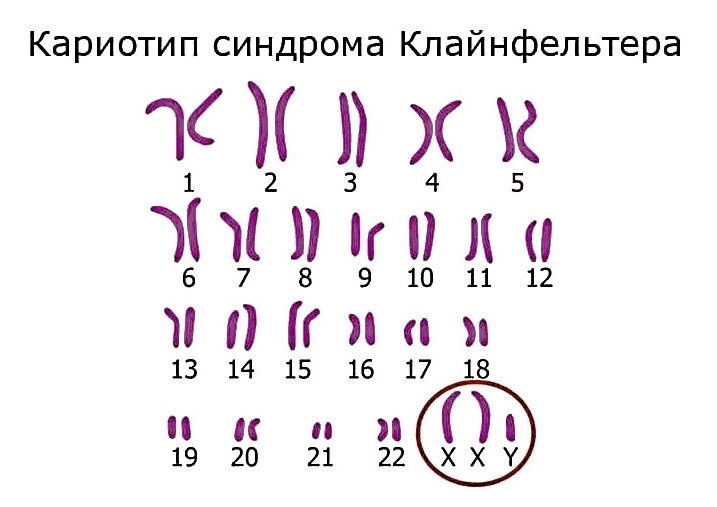
Синдром Клайнфельтера (XXY)
Характеризующееся наличием дополнительной Х-хромосомы в кариотипе мужчины, который в норме должен иметь набор 46,XY. При Синдроме Клайнфельтера набор составляет 47,XXY. Частота встречаемости относительно высока и обнаруживается примерно у одного из 500–1000 новорожденных мальчиков. Важно отметить, что СК, как и большинство анеуплоидий, является случайным событием, возникающим из-за нерасхождения хромосом в процессе мейоза при формировании половых клеток одного из родителей, и, как правило, не наследуется.
Симптомы и клинические проявления: многие мужчины могут даже не знать о своем диагнозе до обращения к врачу по поводу бесплодия. Однако основные характерные черты, как правило, становятся заметными в пубертатном или постпубертатном периоде, когда организм должен активно вырабатывать мужские половые гормоны. Ключевым признаком СК (XXY) является гипогонадизм (недостаточность функции половых желез). Это проявляется недоразвитием и малым размером яичек (микроорхизмом), а также низким уровнем тестостерона в крови. Снижение уровня тестостерона приводит к недостаточному развитию вторичных мужских половых признаков: скудный рост волос на лице и теле, слаборазвитая мускулатура, низкое либидо. Кроме того, часто развивается гинекомастия (увеличение молочных желез по женскому типу), которая может потребовать хирургической коррекции. Нарушение сперматогенеза в яичках почти всегда приводит к азооспермии (отсутствию сперматозоидов в эякуляте) и, как следствие, к бесплодию. Внешне мужчины часто имеют высокий рост с непропорционально длинными конечностями, узкими плечами и широкими бедрами (женский тип телосложения). Могут наблюдаться также проблемы с обучением и речью, особенно в детском возрасте, хотя умственная отсталость встречается редко и обычно не выражена. С возрастом повышается риск развития таких сопутствующих заболеваний, как остеопороз, сахарный диабет 2-го типа и аутоиммунные патологии.
Лечение направлено на заместительную гормональную терапию тестостероном для коррекции физических признаков, улучшения плотности костной ткани и качества жизни, а также на использование современных репродуктивных технологий для преодоления бесплодия (экстракция сперматозоидов из ткани яичка - TESE).
Синдром трисомии Х (XXX)
Синдром Трисомии Х, или трипло-Х синдром, является хромосомной аномалией, при которой у женщины присутствует дополнительная, третья Х-хромосома, что приводит к кариотипу 47,XXX. Эта аномалия встречается приблизительно у 1 из 1000 новорожденных девочек. Примечательной особенностью Трисомии Х является ее относительно мягкое клиническое течение. В отличие от моносомии Х (синдрома Тернера), фенотип часто не имеет резко выраженных отличий, и многие женщины с этим кариотипом могут оставаться недиагностированными на протяжении всей жизни.
Основные клинические проявления Трисомии Х включают высокий рост, который часто является единственным заметным физическим признаком. Могут наблюдаться некоторые незначительные лицевые дизморфии, такие как эпикантус и гипертелоризм (широкое расположение глаз). Несмотря на наличие трех Х-хромосом, большинство женщин обладают нормальной фертильностью и способны иметь здоровое потомство, хотя у них может быть повышен риск ранней менопаузы. Наиболее частые проблемы связаны с нейрокогнитивной сферой: могут отмечаться задержка речевого развития в детстве, трудности в обучении (особенно с чтением и языком), а также повышенный риск развития тревожных расстройств и дефицита внимания. Интеллектуальное развитие в целом находится в пределах нормы, хотя средний IQ может быть несколько снижен по сравнению с общей популяцией. Диагноз, как правило, устанавливается случайно, например, при пренатальном скрининге или обследовании по поводу задержки речи.
Синдром Якобса (XYY)
Встречается исключительно у мужчин и характеризуется наличием дополнительной Y-хромосомы, что дает кариотип 47,XYY. Распространенность этой аномалии также составляет примерно 1 случай на 1000 новорожденных мальчиков. Долгое время этот синдром был ошибочно связан с повышенной агрессивностью и криминальным поведением (известен как "сверхмужчина"), но современные, крупные популяционные исследования полностью опровергли эту теорию, хотя и выявили повышенный риск поведенческих проблем и трудностей с социализацией.
Клиническая картина Синдрома Якобса также является относительно мягкой и часто остается нераспознанной. Главной фенотипической особенностью является высокий рост, который обычно становится очевидным уже в детстве. Другие физические признаки могут включать макроцефалию (увеличенный размер головы), тремор и повышенный риск развития тяжелой угревой сыпи в подростковом возрасте. Репродуктивная функция у большинства мужчин с 47,XYY сохранена, и они, как правило, обладают нормальной фертильностью, хотя могут наблюдаться некоторые нарушения сперматогенеза. Основная группа проблем связана с нейропсихологическим развитием: как и при Трисомии Х, часто наблюдается задержка развития речи и моторных навыков, а также трудности в обучении, особенно в сфере чтения и письма. Может быть повышен риск аутизма, СДВГ (синдрома дефицита внимания с гиперактивностью) и эмоциональных проблем. Лечение носит исключительно поддерживающий характер и фокусируется на раннем выявлении и коррекции речевых и поведенческих нарушений.
Стандартная панель НИПТ является скрининговым тестом. Положительные результаты должны быть подтверждены инвазивными методами, такими как амниоцентез или биопсия хориона. По желанию пациента, указывается пол плода.
Когда назначают анализ
Как подготовиться к анализу
Для синдрома Дауна точность обнаружения > 99 %, ложноположительных результатов менее 0,1 %. Для трисомий 18 и 13 - 97-99 %. Для аномалий половых хромосом - 90-95 %, а положительная предсказательная ценность ниже (40-80 %) из-за возможного плацентарного мозаицизма.
Это скрининговый тест. Положительный (высокий риск) результат всегда требует подтверждения инвазивной диагностикой - амниоцентезом или биопсией ворсин хориона с кариотипированием. Отрицательный результат практически исключает перечисленные аномалии.
По клиническим рекомендациям РФ тест рекомендуется предлагать всем беременным как первичный скрининг независимо от возраста и факторов риска. Особенно важен при возрасте матери ≥ 35 лет, патологических маркерах на УЗИ первого триместра, положительном биохимическом скрининге, отягощённом анамнезе или беременности после ЭКО.
Да, большинство современных тестов сертифицированы для двойни. Точность немного ниже, чем при одиночной беременности, особенно для аномалий половых хромосом, но для трисомии 21 остаётся > 98 %.
Да, в стандартной панели пол плода определяется с точностью > 99 %. Пол указывается по желанию родителей (обычно после 10–12 недель).
Стоимость исследования
биоматериала 240 ₽
