ВИЧ-инфекция в XXI веке: доступное объяснение сложной темы
12.07.2025
Вирус иммунодефицита человека (ВИЧ) — один из наиболее изученных, но все еще не окончательно побежденных вирусов XXI века. Он относится к роду Lentivirus семейства Retroviridae и обладает высокой мутационной активностью. Это медленно прогрессирующий ретровирус, поражающий клетки иммунной системы, в первую очередь CD4⁺ Т-лимфоциты, ключевые клетки иммунной защиты. Его итоговое воздействие — формирование синдрома приобретённого иммунодефицита (СПИД), заключающегося в глубоком нарушении иммунной защиты и повышенной восприимчивости к оппортунистическим инфекциям и злокачественным новообразованиям. Оппортунистические заболевания вызываются условно-патогенными вирусами или клеточными организмами (бактерии, грибы, простейшие), которые обычно не приводят к болезни здоровых особей (с нормальной иммунной системой). На сегодняшний день существует два типа вируса: ВИЧ-1 (глобально преобладает) и ВИЧ-2 (распространен в основном в Западной Африке). Ключевое отличие между ВИЧ и СПИД заключается в том, что ВИЧ — это инфекция, а СПИД — конечная стадия этой инфекции, когда иммунная система пациента оказывается критически ослаблена.
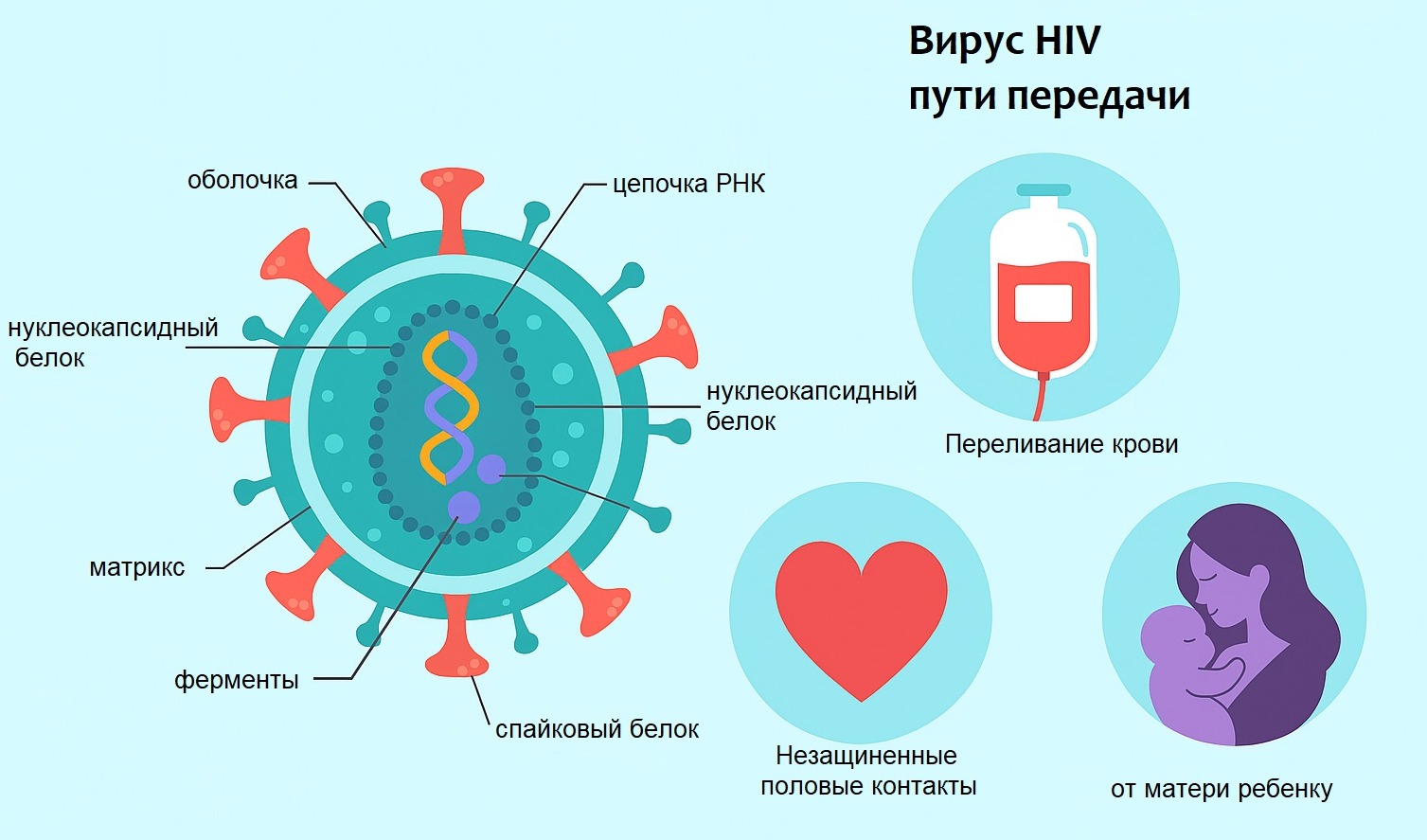
Основные пути передачи ВИЧ остаются неизменными: это половой (влагалищный, анальный и реже оральный), парентеральный (инъекционное употребление наркотиков, переливание крови, нестерильные инструменты) и вертикальный (от матери к ребёнку во время беременности, родов и грудного вскармливания). В отличие от воздушно-капельных инфекций, ВИЧ не передаётся через бытовой контакт, общую посуду, поцелуи, объятия и укусы насекомых. Наибольший риск заражения связан с незащищёнными половыми контактами и инъекционным употреблением наркотиков. Также значима передача при переливании заражённой крови, особенно в странах с низким уровнем контроля донорской безопасности., а также лица в дискордантных парах, когда один из партнеров является носителем ВИЧ.
Симптомы ВИЧ-инфекции зависят от стадии заболевания. В первые недели после инфицирования может наблюдаться острая ВИЧ-инфекция, проявляющаяся гриппоподобным синдромом: лихорадкой, фарингитом, кожной сыпью, увеличением лимфатических узлов. Эти проявления часто остаются незамеченными или принимаются за ОРВИ. Далее следует бессимптомная стадия, продолжающаяся в среднем от 3 до 10 лет, в зависимости от индивидуальных особенностей и наличия терапии. На этой стадии пациент может не иметь жалоб, однако вирус продолжает разрушать иммунную систему. В это время уровень CD4⁺ клеток постепенно снижается (в норме 500 до 1600 клеток/мкл), при снижении уровня CD4 ниже 200 кл/мкл развивается СПИД — терминальная стадия, сопровождающаяся оппортунистическими инфекциями (пневмоцистная пневмония, криптококковый менингит, цитомегаловирусный ретинит), злокачественными опухолями (саркома Капоши, неходжкинские лимфомы), выраженным истощением и общим иммунодефицитом. Клиническое подозрение на ВИЧ должно возникать при наличии необъяснимого похудания, хронической диареи, рецидивирующего кандидоза, лимфаденопатии и затяжных лихорадок.
Диагностика ВИЧ-инфекции начинается с скринингового тестирования. Первичным методом скрининга служит иммуноферментный анализ (ИФА), или его усовершенствованные варианты. В тестах второго поколения определяются антитела к ВИЧ-1 и ВИЧ-2. Результаты ИФА трактуются следующим образом:
— отрицательный результат свидетельствует об отсутствии антител и антигена в крови, но не исключает ВИЧ-инфекцию в «периоде окна» — временном промежутке между заражением и выработкой антител;
— положительный результат требует подтверждения другим методом, поскольку возможны ложноположительные реакции, особенно у беременных женщин, онкологических пациентов и лиц с аутоиммунными заболеваниями.
Наиболее точными считаются тесты 4-го поколения, которые одновременно выявляют антитела к ВИЧ-1/2 и антиген p24. Они позволяют диагностировать инфекцию уже через 2–3 недели после заражения. При положительном результате проводят подтверждающее тестирование (иммуноблот, ИФА второго уровня или ПЦР, (определение РНК вируса иммунодефицита человека ВИЧ-1). Определение вирусной нагрузки (количества копий РНК ВИЧ в крови) и уровня CD4+ лимфоцитов является обязательным для оценки стадии заболевания и контроля за эффективностью терапии. Важно помнить о существовании «периода окна» — времени после заражения, в течение которого тест может быть ложноотрицательным. Для уточнения диагноза у новорождённых и в случаях недавнего заражения используют ПЦР.
Интерпретация результатов ПЦР:
— при отсутствии РНК вируса (результат «не определяется» или «ниже порога чувствительности») терапия считается эффективной, риск передачи вируса другим людям минимален;
— при высокой вирусной нагрузке (сотни тысяч или миллионы копий) говорят о прогрессирующем течении инфекции или отсутствии ответа на лечение.
Лечение ВИЧ на сегодняшний день является высокоэффективным благодаря антиретровирусной терапии (АРТ), включающей препараты из различных классов: ингибиторы обратной транскриптазы, интегразы, протеазы и ко-рецепторные антагонисты. Лечение назначается вне зависимости от уровня CD4 и начинается как можно раньше. Цель терапии — достижение неопределяемого уровня вирусной нагрузки, восстановление иммунитета, снижение риска оппортунистических заболеваний и предотвращение передачи вируса другим. При соблюдении режима терапии ВИЧ-инфицированный человек может жить полноценной жизнью и сохранять трудоспособность в течение десятилетий. Важным этапом является психосоциальная поддержка пациентов, их информирование и сопровождение. Согласно последним данным ВОЗ, более 28 миллионов человек по миру получают АРТ, и продолжительность жизни ВИЧ-положительных пациентов сравнялась с общей популяцией при хорошем соблюдении терапии.
Профилактика ВИЧ включает индивидуальные и общественные меры. Применение презервативов, стерильных игл, информирование молодежи и охват населения тестированием — основа профилактики. Дополнительно применяются доконтактная профилактика (PrEP) — регулярный приём антиретровирусных препаратов людьми из групп риска, и постконтактная профилактика (PEP) — краткосрочный курс препаратов после возможного контакта с вирусом, эффективный в течение 72 часов. Обе стратегии доказали свою эффективность при правильном применении и соблюдении режима приёма препаратов. Для беременных женщин с ВИЧ проводится специализированная профилактика вертикальной передачи, включающая АРТ во время беременности и отказ от грудного вскармливания. Благодаря этим мерам, частота передачи ВИЧ от матери к ребёнку в развитых странах снизилась до менее 1%.
Социальные и правовые аспекты ВИЧ остаются значимыми. Несмотря на наличие эффективного лечения, люди с ВИЧ нередко сталкиваются с дискриминацией на работе, в медицинских учреждениях и в семье. Отсутствие просвещения способствует распространению мифов, таких как возможность заражения через рукопожатие или укусы комаров. Важно знать, что ВИЧ-инфицированные могут рожать здоровых детей, работать в любых сферах, заниматься спортом и жить полноценной жизнью. В 2025 году в России по официальным данным проживает около 1,3 миллиона ВИЧ-положительных людей, при этом в ряде регионов (Иркутская, Кемеровская области) распространённость достигает 2-3% взрослого населения. При этом доля получающих терапию постепенно растёт, и всё больше пациентов достигают неопределяемого вирусного уровня. Одной из важных инициатив стала международная программа UNAIDS «95-95-95», согласно которой 95% людей с ВИЧ должны знать о своём статусе, 95% из них получать терапию, и у 95% — достигаться вирусная супрессия.

Интересный факт: в 2023 году было зарегистрировано первое устойчивое функциональное излечение ВИЧ у пациента, прошедшего трансплантацию стволовых клеток от донора с мутацией CCR5-Δ32. Этот случай вдохновил учёных на дальнейшие исследования в области генной терапии и вакцинопрофилактики. Однако пока что такие методы являются экспериментальными и не применяются в массовой практике.
Таким образом, ВИЧ-инфекция в настоящее время перестала быть смертным приговором, однако остаётся серьёзным вызовом для здравоохранения, требующим комплексного подхода: медицинского, эпидемиологического, просветительского и социального.


