Ремнантный холестерин — новый взгляд на сердечно-сосудистый риск
14.06.2025
Холестерин — это жироподобное вещество, жизненно необходимое для функционирования организма. Он входит в состав клеточных мембран, придавая им прочность и гибкость, участвует в синтезе стероидных гормонов (кортизола, половых гормонов), желчных кислот, а также витамина D. Несмотря на то, что холестерин часто ассоциируется с вредом для сердца и сосудов, в умеренном количестве он абсолютно необходим для нормальной жизнедеятельности. Большая часть холестерина в организме синтезируется самостоятельно. Основным органом его образования является печень, которая производит до 70–80% общего холестерина. Также синтез осуществляется в тонком кишечнике, надпочечниках, яичниках, яичках и даже в коже, где холестерин необходим для образования витамина D под воздействием ультрафиолетового излучения. Кроме того, каждая клетка организма способна в небольшом объёме вырабатывать холестерин для собственных нужд. Холестерин не может свободно циркулировать в крови, так как не растворяется в воде. Чтобы транспортироваться по организму, он связывается со специальными белками, образуя липопротеины — транспортные частицы. Именно в таком виде холестерин содержится в крови. Чем выше количество белка в транспортном комплексе, тем выше плотность липопротеина.
 |
Однако не весь холестерин одинаково полезен. Важно понимать, что существует несколько его видов, и каждый из них по-разному влияет на здоровье сосудов и сердца. Основные типы липопротеинов, переносящих холестерин, включают:
Липопротеины низкой плотности (ЛПНП, или LDL) — их часто называют «плохим» холестерином. Они переносят холестерин от печени к тканям. При избыточном содержании ЛПНП может накапливаться в стенках артерий, образуя атеросклеротические бляшки и увеличивая риск инфаркта и инсульта.
Липопротеины высокой плотности (ЛПВП, или HDL) — «хороший» холестерин. Он помогает удалять избыток холестерина из сосудов и доставляет его обратно в печень, где он утилизируется. Высокий уровень ЛПВП считается защитным фактором против сердечно-сосудистых заболеваний.
Липопротеины очень низкой плотности (ЛПОНП, или VLDL) и интермедиарные липопротеины (IDL) — эти частицы содержат в основном триглицериды, но также и холестерин. Именно из них формируются остаточные частицы, которые несут так называемый ремнантный холестерин.
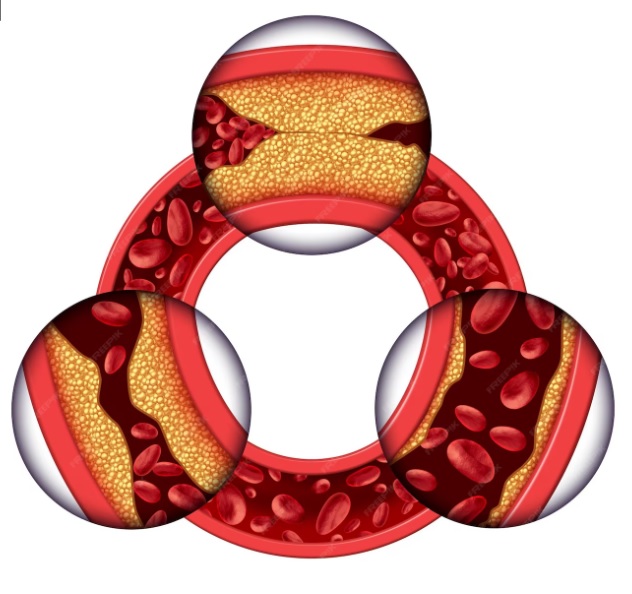
Ремнантный холестерин (от англ. remnant — «остаток») — это холестерин, содержащийся в остатках липопротеинов: липопротеинах очень низкой плотности (ЛПОНП), интермедиарных липопротеинах (IDL) и хиломикроновых остатках. Эти липопротеины образуются в процессе переработки жиров, поступивших с пищей или синтезированных в печени. Они транспортируют триглицериды и холестерин в ткани организма. После отдачи большей части триглицеридов, эти частицы становятся «остаточными» — то есть ремнантными. Важно отметить, что несмотря на уменьшение содержания триглицеридов, эти частицы всё ещё содержат значительное количество холестерина, который способен проникать в сосудистую стенку и вызывать воспаление и атеросклероз. Они меньше по размеру, чем хиломикроны, но достаточно крупные, чтобы проникать в стенку артерии. Там они задерживаются, способствуют воспалению и ускоряют образование бляшек. Ремнантный холестерин может быть не менее, а в ряде случаев даже более атерогенным, чем ЛПНП. В отличие от ЛПНП, который больше переносит холестерин, ремнантные частицы содержат ещё и большое количество триглицеридов, что усиливает их вредное воздействие на сосуды. Эти частицы способствуют воспалению, повреждают эндотелий — внутреннюю стенку артерий, и запускают процесс атеросклероза, образованием пенистых клеток — предвестников атеросклеротических бляшек.
 |
В последние годы интерес к ремнантному холестерину растёт не только в научной среде, но и среди врачей общей практики и кардиологов. Это связано с растущим числом пациентов, у которых при внешне нормальных показателях общего холестерина и ЛПНП сохраняется высокий риск инфаркта, инсульта и других сосудистых катастроф. Ремнантный холестерин стал той недостающей частью «липидного пазла», которая помогает объяснить так называемый остаточный сердечно-сосудистый риск. Одним из наиболее важных аспектов является то, что уровень ремнантного холестерина может быть повышен даже у людей, которые считают себя относительно здоровыми. Особенно часто это наблюдается при сидячем образе жизни, склонности к избыточному весу и употреблении избыточного количества легкоусвояемых углеводов. Такие пациенты могут не иметь жалоб, не курить, не страдать диабетом или гипертонией, но при этом уровень остаточных липопротеинов в их крови может быть повышен, что медленно, но стабильно повреждает их сосуды.
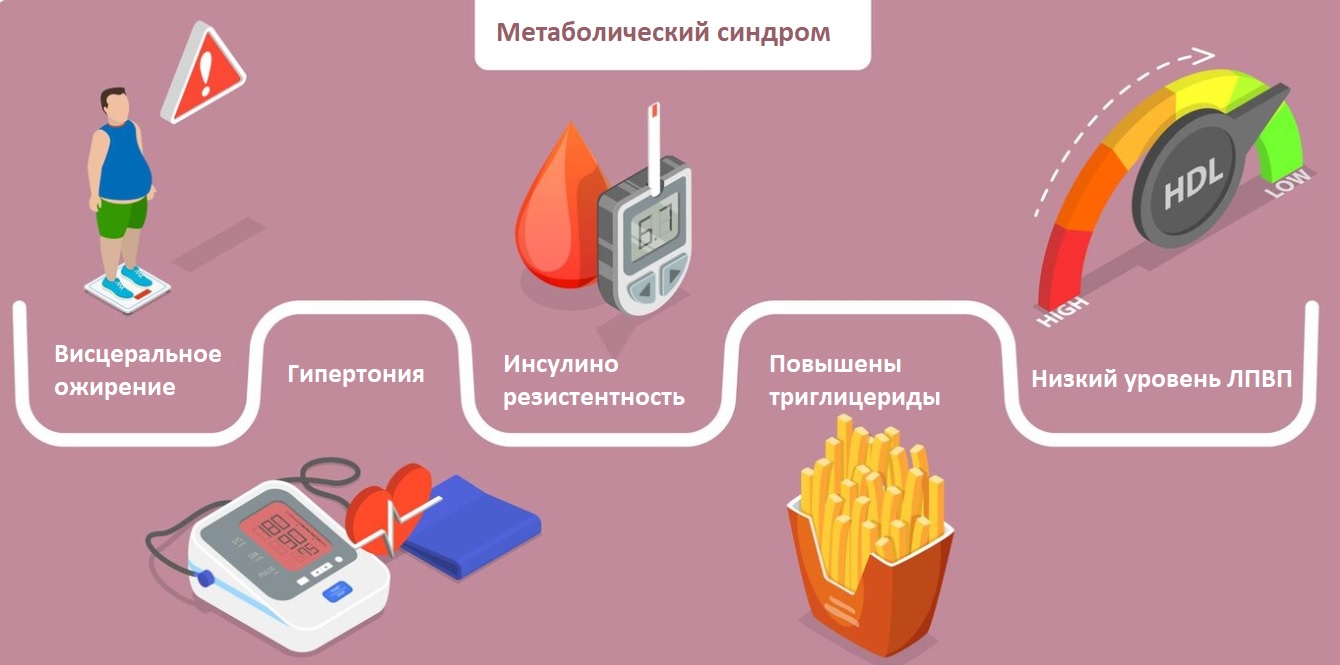
С клинической точки зрения важно отметить, что ремнантный холестерин может играть ключевую роль в развитии не только коронарного атеросклероза, но и таких состояний, как неалкогольная жировая болезнь печени (НАЖБП), хроническое воспаление сосудов и даже ухудшение чувствительности тканей к инсулину. Всё это делает его не просто липидным маркером, а метаболическим индикатором системных нарушений. Кроме того, повышение уровня ремнантного холестерина часто сопровождается так называемым «атерогенным липидным профилем», когда у пациента одновременно отмечаются умеренно повышенные триглицериды, сниженный уровень ЛПВП (так называемого «хорошего» холестерина) и нормальный или слегка повышенный ЛПНП. Такой профиль чаще всего встречается при метаболическом синдроме, инсулинорезистентности и у лиц с абдоминальным ожирением. Ранее такие пациенты могли оставаться вне зоны внимания врачей, если общий холестерин не выходил за пределы нормы, однако теперь становится ясно, что без анализа ремнантной фракции липидов их риск может быть недооценён.
Помимо этого, важно отметить, что понятие «ремнантный холестерин» тесно связано с постпрандиальной (после еды) гиперлипидемией — состоянием, при котором после приёма пищи в крови надолго повышается уровень липидов, особенно триглицеридов и их остатков. У некоторых пациентов такие пики липидов могут быть настолько выражены, что даже при нормальных показателях натощак они имеют высокий уровень ремнантных частиц в течение значительной части суток. Это ещё один аргумент в пользу комплексного подхода к оценке липидного обмена, который выходит за рамки стандартного анализа крови натощак.
Расчёт ремнантного холестерина не требует сложных методов. Его можно определить, вычитая значения ЛПНП и ЛПВП из общего холестерина:
Ремнантный холестерин = Общий холестерин – ЛПНП – ЛПВП
Нормальным считается уровень менее 0.8–1.0 ммоль/л. При повышении выше 1.2 ммоль/л риск сердечно-сосудистых осложнений возрастает. При уровне выше 1.5 ммоль/л пациент считается находящимся в зоне высокого риска, даже если другие показатели липидограммы в пределах нормы. Особенно важно учитывать этот показатель у людей с сахарным диабетом 2 типа, ожирением, повышенными триглицеридами и метаболическим синдромом.
Коррекция ремнантного холестерина возможна как немедикаментозными, так и медикаментозными мерами. В первую очередь рекомендуется изменение образа жизни: снижение потребления простых углеводов, насыщенных жиров, повышение физической активности, снижение массы тела. Среди препаратов, влияющих на уровень ремнантного холестерина, эффективны фибраты (например, фенофибрат), высокие дозы омега-3 жирных кислот, а также новые препараты таргетной терапии, влияющие на метаболизм липидов — ингибиторы белков ApoC-III и ANGPTL3 , их применение особенно оправдано у пациентов с наследственными формами гипертриглицеридемии или выраженным остаточным риском. Статины также могут оказывать умеренное влияние на ремнантный холестерин, особенно в сочетании с другими препаратами.
Ремнантный холестерин становится новым направлением в профилактике и лечении сердечно-сосудистых заболеваний. Его оценка позволяет более точно определить уровень риска, особенно у тех, у кого стандартные показатели (ЛПНП и ЛПВП) находятся в пределах нормы. Это особенно важно в условиях, когда растёт число пациентов с метаболическими нарушениями.
 |
Современные лаборатории начинают предлагать более точные методы анализа липидного профиля, включая прямое измерение липопротеинов остатков. Это позволяет не только рассчитывать ремнантный холестерин, но и выявлять подтипы атерогенных частиц, таких как малые плотные ЛПНП (sdLDL) или окисленные липопротеины. Эти технологии, в сочетании с анализом ремнантного холестерина, могут в будущем стать основой точной кардиометаболической диагностики.
В нашей лаборатории вы можете пройти расширенное липидное исследование, которое включает:
общий холестерин, ЛПНП и ЛПВП, триглицериды, расчёт ремнантного холестерина.
📍 Исследование особенно важно, если у вас:
повышенные триглицериды, избыточный вес или ожирение, сахарный диабет 2 типа, семейная предрасположенность к инсульту или инфаркту.
🕒 Анализ проводится натощак, результат — в течение 1 рабочего дня.
📞 Запишитесь на анализ по телефону / через форму обратной связи.


